自分自身が認知症になったらどうしよう?
家族が認知症になったらどうしよう?
認知症にならないためには、認知症のことを知り予防することが大切です。
また、家族などの身近な人が認知症である場合、どのように対応すれば良いのか分からないと思います。
認知症の方への対応を間違えてしまうと、認知症の悪化や生活環境の悪化、介護者のストレス増大に繋がってしまいます。
理学療法士として仕事をしている認知症の方と接することは多々あり、知識を身に付けることは必要不可欠です。
この記事では理学療法士として、認知症、認知症の予防・対応などをお伝えしていきます。
認知症高齢者の増大
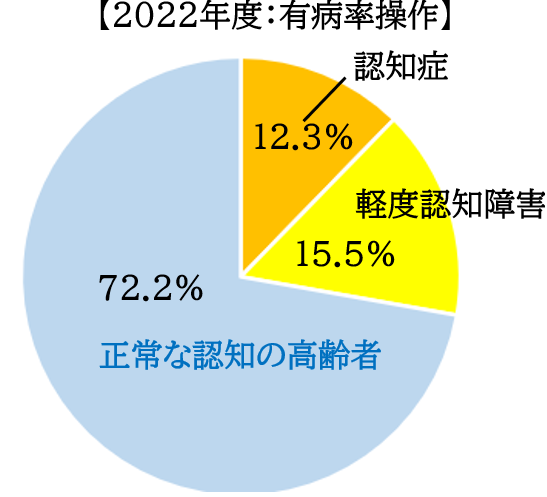
2022年度の厚生労働省の調査において認知症の人が443.2万人と推定されており、65歳以上の高齢者の12.3%が認知症であると言われています。
また、認知症の手前である軽度認知障害(MCI)は558.2万人と推定されており、65歳以上の高齢者の15.5%が軽度認知症障害であると言われています。
65歳以上の高齢者全体の27.8%が認知症または軽度認知障害であるということです。
日本において認知症は珍しいものではないということです。
認知症とは
世界保健機関による国際疾病分類第10版(1993)年では、【通常、慢性あるは進行性の脳疾患によって生じ、記憶、思考、見当識、理解、計算、学習、言語、判断など多数の高次脳機能障害からなる症候群】と定義されています。
簡単にいうと、一度獲得した認知機能が慢性・進行的に低下していき、基準の認知機能を下回った状態を言います。
こうすると、一定以上の年齢の方で日常生活のちょっとした物忘れや記憶違いを認知症と不安になると思います。
しかし、認知症と物忘れ・記憶違いには明確な違いがあります。
認知症と物忘れ
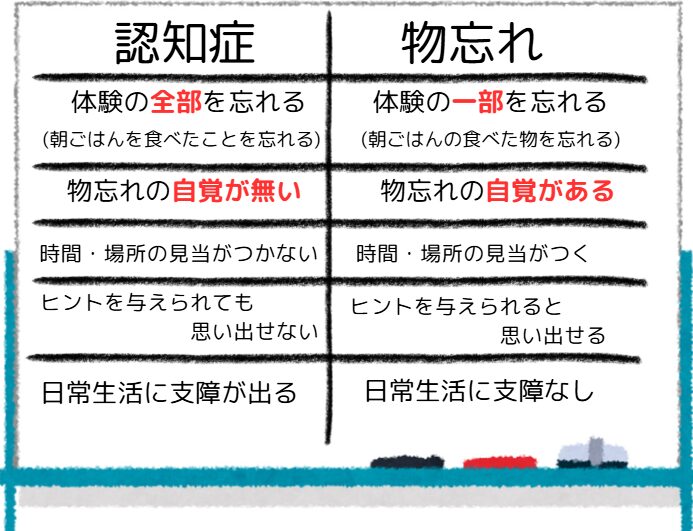
認知症は体験の全部を忘れてしまいますが、物忘れは体験の一部を忘れます。
代表的な例として、「朝ごはんを食べたことを忘れる」のは認知症、「朝ごはんを食べたことを覚えているが内容を忘れてしまう」のは物忘れです。
また、認知症は物忘れの自覚がありません。そのため、物忘れを指摘すると、覚えがないため、怒ったり、覚えていないことを悲しんだりします。
加齢による物忘れは自覚があるため、物忘れの自覚がある人は大きく心配することはありません。しかし、認知症を予防するために出来るだけ思い出そうとするように心がけることが大切です。
思い出すことを簡単に諦めることが習慣化すると、認知症が進むかもしれません。認知症の大敵は諦めることです。諦めずに日々の生活で物忘れがあった時は思い出すように心がけたり、刺激のある毎日を送るようにして下さい。
認知症の種類
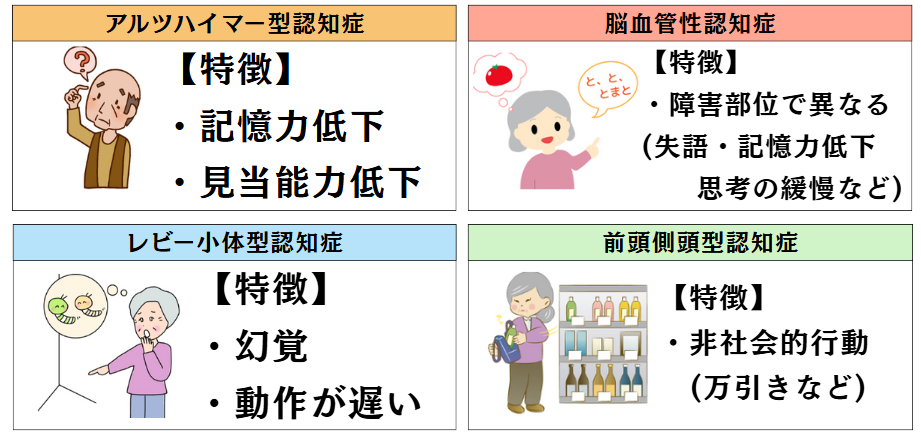
認知症には大きく分けて4種類あると言われています。それぞれ認知症の特徴が異なります。
認知症の特徴を知っておくことで、早めに医療機関を受診し対応することが出来たり、介護者は理解を深めることで心理的な余裕に繋がります。
自身・身近な人のためにも認知症の特徴を知っておくことは大切なので、それぞれの特徴をお伝えします。
アルツハイマー型認知症
アルツハイマー型認知症は認知症の中で最も多く、男性よりも女性に多いと言われています。
アルツハイマー型認知症の原因は、脳の中にアミロイドβというたんぱく質が溜まり、正常な脳細胞を破壊して脳を萎縮させてしまうことであると言われています。そして、アルツハイマー型認知症は徐々に進行していくと言われています。
初期症状として記憶力低下が特徴です。私たちは得た情報(意味のある情報・エピソードなど)を一度海馬に送り込みます。そして、何度も思い出すことで脳は得た情報が大切なものであると認識し、脳全体でその情報を保持しようとします。しかし、アルツハイマー型認知症の方は海馬に障害が出てしまうため、得た情報を海馬で保持することが難しくなります。そのため、アルツハイマー型認知症の特徴として、最近の出来事を覚えることが難しいですが、昔のことは覚えています。
アルツハイマー型認知症は症状が進むと、見当識と言われる年月日・時間・場所・季節などの感覚が薄れていきます。さらに進行が進んでいくと人物が分からなくなったり、理解力・判断力が低下していきます。
レビー小体型認知症
レビー小体型認知症は、アルツハイマー型認知症に次に多く約20%を占めています。レビー小体型は男性の方が多く、女性の約2倍と言われています。
レビー小体は神経細胞に出来る特殊なたんぱく質と言われています。レビー小体型認知症では、レビー小体が脳の大脳皮質(物事を考える時の中心機能の場所)や、脳幹(人の生命活動に関わる場所)に多く集まると言われています。レビー小体が多く集まる場所では、神経細胞が壊れて減少する為、認知症の症状が起こります。
レビー小体型認知症はアルツハイマー型認知症とは異なり、初期の段階では記憶力は保たれています。
記憶力は比較的保たれていますが、初期症状として幻覚が見られる場合が多くなります。脳の検査をすると、後頭葉(視覚と深く関係)に血流が少なくなっており、幻覚を見るのではないかと考えられています。
幻覚として、「りす、虫や蛇などが部屋にいる」「知らない人がいる」などの訴えがあり、幻視に向かって話しかけていることもあります。
また、パーキンソン病のような症状として、手の震え、動作の緩慢、筋肉のこわばり、転倒しやすい、急に止まれないなどがあります。
レビー小体型認知症の症状として、幻覚・パーキンソン病様の症状に加えて、妄想・抑うつ症状・自律神経症状・睡眠障害・認知症状の変動があります。
妄想:「お金を盗られた」「家族が偽物である」「鏡に映った自分が別人と感じる」などの妄想が出現することがあります。
抑うつ:「何となく元気がない」「食欲がない」などの抑うつ症状が初期から見られる場合が多いと言われています。うつ病と間違えられやすいのが特徴です。
自律神経症状:立ちくらみ、めまい、便秘、尿失禁などが起こる場合があります
睡眠障害:眠りの浅い時間帯(レム睡眠)に大声を出したり、暴れたりします。
認知症上の変動:日にち・時間帯によって調子の良い時と調子の悪い時があります。調子の良い時は【穏やかで表情がはっきりしています】が、調子の悪い時は【ぼんやりしている・ずっと寝ている】などの変動があります。
脳血管性認知症
脳血管性認知症は、認知症の約20%を占めると言われています。脳梗塞や脳出血・くも膜下出血などにより脳細胞が損傷することで症状が生じます。損傷した脳細胞の箇所によって症状は異なります。
動脈硬化などが原因により脳の血管が破れることによる脳出血・くも膜下出血、脳の血管が詰まることによる脳梗塞などによって脳細胞が損傷し、機能を失うことで症状が出現します。
脳出血・脳梗塞などにより損傷した部位の機能が低下します。しかし、その他の部位の機能は保たれていることもあり、今まで培ってきた知識・経験などは維持されている場合があります。正常な脳細胞の部位は能力を維持しているため、損傷した部位の機能を培ってきた知識・経験で補おうとします。
このように障害される能力と残っている能力がある状態を「まだら認知症」と言います。
損傷した脳細胞により症状は様々です。損傷部位によって、失行・失語・感情失禁・集中力の低下などの症状が生じます。
失行:【衣服の着替えが分からない】・【櫛やお箸の使い方が分からない】などがあります。
失語:【言葉が出てこない】・【言われていることが理解出来ない】・【上手く話すことが出来ない】などがあります。
感情失禁:感情のコントロールが難しいため、すぐに泣いたり怒ったりします。機嫌が良さそうな時も、声をかけると急に泣いたり、怒ったりすることも珍しくありません。
前頭側頭型認知症
前頭葉と側頭葉の萎縮・血流低下によって症状が引き起こされます。他の認知症とは異なり、指定難病に認定されています。
前頭葉:思考・感情・判断のコントロールするため、人格や理性的な行動、社会性に大きく関ります。
側頭葉:主に言葉の理解に関わり、その他に聴覚・味覚・記憶や感情に関わります。
明確な原因は分かっていませんが、タウたんぱくやTDP-43、FUSなどの様々なたんぱく質が変化し、蓄積することが発症に関連すると言われています。
アルツハイマー型認知症とは異なり、物忘れが目立たないことが多いです。しかし、前頭葉の萎縮・機能低下により、自身の抑制が難しくなり非社会的な行動をとったり、人格が変化することが特徴です。また、自分が病気であるという自覚がないため、家族など身近な人が変化に気付いても、本人に受診を促すことが難しい場合もあります。
前頭側頭型認知症の初期症状として、自発性の低下、感情の麻痺、食事や嗜好の変化、非社会的な行動、言語障害があります。進行していくと、常同行動(毎日同じルーティーンじゃないと気が済まない)、立ち去り行動、影響を受け反復するなどが現れます。最終的には寝たきりになってしまいます。
自発性の低下:自分から何かに取り組む姿勢がみられなくなります。例:家事をしなくなる、質問しても真剣に答えないなどがあります。
感情の麻痺:喜怒哀楽を表わさなくなり、他人への興味がなくなります。病気で寝ている家族に普段と同じように食事を要求するなど、共感・感情移入ができないなどが生じます。
食事や嗜好の変化:食習慣に変化が見られます。食事のメニューにこだわり、同じものをいくつも食べたりするようになります。
非社会的な行動:これまでの本人からは考えられない反社会的な行動をとるようになります。
言語障害:言葉の意味が分からない、物の名前が出にくいなどがあります。また、文字を読み間違う場合もあります。
常同行動:時間に執着する、決められた時間での食事・入浴などに固守し、崩れると暴言・暴力がみられることがあります。
立ち去り行動:集中力がなくなり、周りの状況を考えずに突然立ち去ることがあります。
影響を受け反復:相手の言葉をオウム返しに繰り返す、動作を真似るなど、周囲で起こっていることに影響されやすくなります。
寝たきり:発症後平均6~8年で寝たきりの状態になると言われています。
認知症の症状
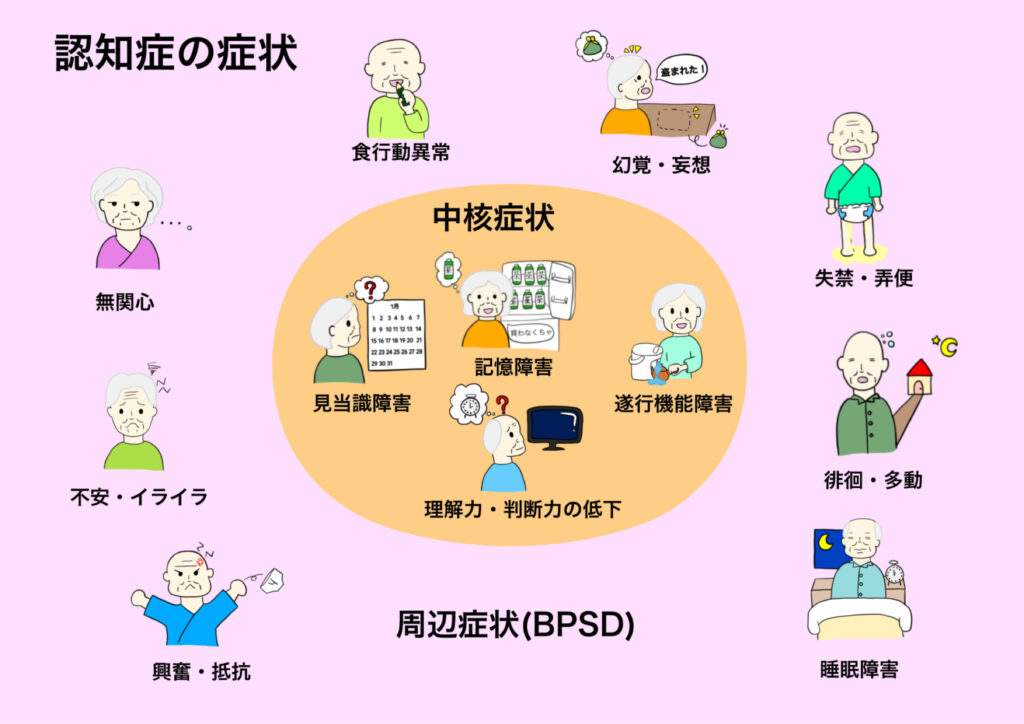
脳の病的な変化や病気などによる脳の障害により脳の細胞が壊れます。その脳の細胞が担っていた役割が失われることで起こる症状を「中核症状」と言います。中核症状によって引き起こされる二次的な症状を「行動・心理症状」や「周辺症状」と言います。
人にはそれぞれ性格があり、失敗を気にしない人もいれば深く落ち込む人もいます。認知症の中核症状による失敗などにより落ち込むのか、不安になるのか、怒るのかは性格・環境によって異なります。
認知症の中核症状

中核症状とは一般的に「認知症の方なら誰でも現れる症状」のことです。
認知症の早期からみられる症状のひとつが記憶障害です。
体験の全体を忘れているため、さっき起きた出来事が思い出せないなどがあります。また、覚えていたことや知っている人の名前が思い出せないなどの症状もみられます。
見当識障害が生じると、年月日や時間、季節、場所、人物などが分からなくなります。初期では年月日や曜日、時間、季節が分からなくなります。遅刻が多い、受診日に通院しない、季節感の合わない服を着るなどの行動がみられます。
進行すると場所が分からなくなり、いつも通っている近所のスーパーに出かけたのに道に迷うようになります。
最終的には人物が分からなくなり、自分の子供に「あなたは誰?」と質問したり、自分の親が亡くなったことも理解出来ず、「お母さん」「お父さん」と叫ぶことがあります。
理解・判断力の低下は物事の理解に時間がかかることで、複数のことを一度に言われると理解がしくなります。また、日課とは異なる出来事に対して混乱する場合があります。 難しい言い回しは伝わらないことが多いので、「上着を着ましょう」「トイレに行きましょう」など端的な表現で指示することが大切です。
遂行機能障害が生じると、物事を論理的に考えて、計画を立てて実行することが難しくなります。例として、具材を揃えて、どの食材を切り、火を通す、盛り付けるなどの調理を計画立てて実行することが難しくなります。
また、予想外の出来事に対して、他の手段を考えて適切な方法で対処できなくなります。例として、普段通る道が道路工事をしているが回り道をすることが出来ないなどがあります。
運動性失語:相手の話は理解が出来ますが、言葉が出にくい、言葉を間違える、文字を書くことが難しいなどの症状があります。運動性失語が生じると、聞き手から何度も聞き返されたり、思うように話せない苛立ちから、話す意欲をなくす人もいます。
感覚性失語:言葉は流暢に出てきますが、相手の話や書かれた言葉の意味を理解することはできません。そのため、聞き手は話し手の言いたいことをなかなか理解することができません。
失行:運動麻痺はみられませんが、今までの生活で身につけていた動作が行えない状態です。
ー着衣失行:服の着方・脱ぎ方が分からない
ー観念失行:お箸・櫛といった日常生活の道具の使い方が分からない
ー左右失行:左右が分からない
失認識:身体的には問題がありませんが、五感を活用し状況を正しく把握することが難しい状態をいいます。
・自身が病気を患っていることを理解出来ない
・目でピアノを見ても認識できないが、音を聴くとピアノと認識出来る
・半側空間無視といい、左右どちらかの認識が難しいため、認識出来ない側の食事を半分残したり、歩いていると電柱や人、車にぶつかるなどがあります。
認知症の周辺症状

認知症の周辺症状は周中核症状が元となって、行動や心理症状に現れるものです。本人の性格や環境、心理状態によって出現するため、人それぞれ個人差があります。病気をよく理解して適切に対応したり、リハビリなどを行うことで、改善する場合もあります。
認知機能が落ちると日常生活に様々な支障が出てきます。出来ないことが増えることから、不安になる・抑うつ(気分が落ち込む)といった症状が見られることがあります。
意欲低下・無関心などにより家に引きこもる・食欲低下になる場合が多いと言われています。
見当識障害や記憶障害などの中核症状に加わり、寂しさ・不安などが重なることで、「徘徊」が起こることがあります。
不満や不安・苛立ちが積もり積もった時に、暴力・暴言を理性で抑えることが出来ずに現れることがあります。認知症が進行すると、思っている事を表現することが難しくなることので相手上手く伝わらず暴言・暴力が生じてしまうことがあります。
食べ物ではないものを口に入れてしまうことを「異食」と言います。中期以降で見られる場合が多く、認知機能低下により、食べ物かどうかの判断がつかなくなるに加えて不安やストレスから生じると言われています。
よく見られる妄想の1つです。認知症の進行により、どこに物をしまい込んだかを忘れてしまいます。自分が忘れた自覚がないため、「盗まれた」と家族など身近な人に疑いの目を向けるようになります。
認知機能低下により介護の意味が理解出来なかったり、自尊心から嫌がるなど理由は様々です。
高齢になると睡眠が浅くなることで中途覚醒が増えてしまいます。認知症では体内時計の調節に大きな影響を与えることにより夜間にきちんと眠れないために昼夜逆転が生じます。
排尿の機能は問題なくても、「トイレに行くまでに時間がかかる、トイレの場所が分からない」などによって起こる場合があります。
認知症の予防
認知症は根本的な治療方法がないため、認知症になる前の予防が非常に重要となります。
認知症予防は様々な角度から行えるため、一人ひとりに合った方法を見つけることが大切です。
軽度認知障害(MCI)

認知症と診断されてないものの、認知機能が低下してもの忘れの頻度が多くなっていることを軽度認知障害(MCI)と呼びます。MCIは、健常者と認知症のグレーゾーン状態であり、症状が進行して認知症を発症するケースもあれば、認知機能を取り戻せるケースも存在します。
認知症は進行性の症状ですが、MCIの段階であれば健常な状態に回復させることが可能なので、早期発見・早期治療によって認知機能を回復させることが重要になります。
アルツハイマー病によるMCIと、アルツハイマー型認知症に移行した後の段階を比較すると、大きな違いに挙げられるのは自立した日常生活を送れるかどうかという点です。
MCIの段階では、認知機能低下がみられるものの日常生活への支障はなく、一人でも問題なく日常生活を送ることが可能です。そのため、MCIの段階では早期発見が難しい傾向にあります。
MCIの初期症状
・これまで楽しんできた趣味・人付き合いを避け、ひきこもるようになった
・何度も同じことを質問したり、何度も同じことを話したりする
・置き忘れや探しものをする頻度が多くなった
こうした兆候に当てはまる項目がある場合、本人の自覚なくMCIが進んでいる可能性も考えられますので、早めに「もの忘れ外来」を設置する精神科など、専門病院を受診することが大切です。
認知症の予防:運動
適度な有酸素運動や筋力トレーニングは、アルツハイマー病の原因となるアミロイドβ蛋白の蓄積を減らすことや短期記憶の容量が増加するなどの効果があると言われています。
実際に、週3回以上の運動習慣を持っていた高齢者は、認知症になるリスクが低いことが分かっています。

1.ウォーキング
軽度な運動を一定の時間継続することで、新陳代謝などを促進します。運動の強度は「楽である~少しきつい」程度の運動が効果的であると言われています。少しきついの目安として少し息は切れるが会話が出来る程度です。
歩く時は歩幅を少し広げて、少し速歩きをします。 時間帯は約10~30分歩いてみることから始めてみて下さい。(途中で休憩を入れても大丈夫です)
71~93歳の2,257名を対象に一日の歩行距離とその3年後、6年後に認知機能を調査したところ、1日3.2km以上歩く人に比べて、1日400m~1.6kmの人では,認知症の発症率が1.8倍であったと言われています。
2.スクワット
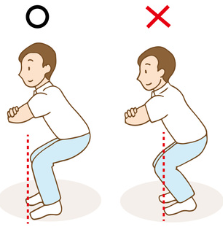
【スクワット】
方法:手を組んだり、支えになる物を持った状態で5秒かけてしゃがみ込み、5秒かけて立ち上がります。
回数:10~15回×1~3セット
頻度:3回/週
注意点:膝がつま先より前に出ると膝を壊すので、膝がつま先より前に出ないように気を付けます。
息を止めながら行うと血圧が上がり、めまいなどに繋がる可能性があるので息は止めずに行います。息を止めない工夫として回数を数えながら行う方法があります。
3.踵上げ
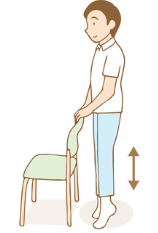
【踵上げ】
方法:踵の上げ下げをゆっくり繰り返します。
回数:10~20回×1~3セット
頻度:3回/週
注意点:身体が前にいかないように、真上に上がるように意識ます。
認知症の予防:食事
バランスの取れた食事は、脳の健康に重要と言われています。実際に、心臓病や動脈硬化症を予防するような食事は、脳血管性認知症やアルツハイマー型認知症の予防にも有効とも言われています。
炭水化物を主であり、高カロリー食・低蛋白食・低脂肪食は認知症のリスクを高める傾向があるため、炭水化物をとりながら魚や野菜を多く摂り、塩分は控えめにすることが大切だと言われています。特に魚やナッツ、果物、野菜には「オメガ3脂肪酸(EPA・DHA)」という重要な栄養素を含んでおり、積極的に摂取することが推奨されています。
また、コーヒーや赤ワインに含まれるポリフェノールなどには抗酸化作用があり、緑茶に含まれるテアニン(アミノ酸)も、認知機能の低下を抑える作用があると言われているのでおすすめです。
認知症の予防:生活の注意点
毎日同じ生活習慣を繰り返すことは認知症のリスクがあります。出来るだけ刺激のある日々を過ごすことが大切です。
人と会うために外出する際は、身だしなみに気を付け、人と会話をする時は色々考えますので、外出し人と交流することが特に認知症の予防に繋がります。
また、趣味やスポーツ、クイズやパズルなどのゲーム的なものに触れることも認知症の予防に繋がります。
時々、旅行に行ったり、新しくパソコン・調理・園芸など学んで始めてみることも脳の刺激に効果的といわれています。
最後に、禁煙は特に重要です。
家族が認知症かと思ったら…
認知症の方への基本姿勢
認知症になってしまった人とのコミュニケーションは難しく、認知症による言動の変化は支える人にとっても大きな負担になってしまいます。
記憶・理解・判断・言語能力などの認知機能が低下することで、日常的な会話や情報処理が難しくなってしまっています。感情のコントロールも難しいため、介護者の予想しなかった反応を示すことも決して少なくありません。
認知機能の低下は本人にとっても恐ろしい経験であり、日常生活の失敗から焦りや恥ずかしさを抱くこともあります。そのため、認知症の人と接する際は、本人の気持ちに寄り添うことが大切です。
認知症の人への3つの基本姿勢
認知症の人と接するときは、自尊心を傷つけないように注意しないといけません。認知機能が低下して情報処理が難しくなっても感情は残っています。子ども扱いしたり、「なんでできないの?」などの責める言動は、自尊心を傷つけ、自信を喪失させます。
出来なかったことに着目するのではなく、【出来たこと】に着目し、相手の自尊心を高めることを心がけることが大切です。
認知症の人を驚かせる行動は、パニック状態を引き起こす可能性があるため注意が必要です。急に大きな声を出したり、後ろから突然触ったりする行為は避けなければいけません。
認知症の発症により視野が狭まるケースもあるため、話しかける際は本人の正面に回り、ゆっくりと話しかけることが大切で、安心感を与えられます。
認知症の人を急かしてしまうと、混乱したり不安を感じたりする可能性があります。
食事・着替え・会話など、様々な日常生活の場面で本人のペースを尊重し、相手のペースに合わせて接することが大切です。常に相手のペースを尊重することは、認知症の人の安心感と自尊心を守ることに繋がります。
認知症の人にやってはいけないこと
認知症の人を大声で叱ることは避けて下さい。認知症の人は叱られても「なぜ叱られたのか」が理解出来ないことがあり、怖かった体験だけが記憶されてしまう可能性があります。その結果、不安や混乱が増してしまうだけと悪影響だけが残ります。
大きな声を出して叱りそうになったら、一度その場を離れて、時間の経過を待つなどして落ち着くことが大切です。
認知症の人が失敗しても責めないことが大切です。認知症になると間違った行動・失敗が増えてしまいますが、本人にとっては必ず理由があり、正しい行動をしているつもりです。
間違い・失敗を責められてしまうと、羞恥心から日常的な行動に対して消極的になってしまう可能性があります。相手の行動の理解と気持ちの共感を忘れずに接するようにして下さい。
認知症の人に間違いを細かく指摘してはいけません。会話の内容・言葉や記憶の間違いがあっても、受け止めるようにして下さい。本人は事実だと思って話しているため、間違いを細かく指摘するとパニックを招いたり、自尊心が気づいたり、易怒性に繋がることがあります。もし、指摘する際はさりげなくすることが大切です。
認知症の人から出来るだけ役割を取り上げることは避けて下さい。なんでも【出来ない】と決めつけて役割を取り上げることは、うつ状態を招いたり、自尊心を傷つけてしまいます。可能な限り、家事などの出来る役割は続けてもらうことが大切です。家事や趣味などに取り組む中で得られる成功体験は、本人の自信にも繋がります。
認知症の人を子ども扱いすることは、やってはいけない行動の一つです。子ども扱いは認知症の人の自尊心を傷つけてしまいます。子ども扱いされたという悔しさ・傷つけられた感情は残りますので一人の大人として接するようにしてください。認知症になると【子ども返り】をすることもありますが一人の大人として敬意をもって接することが大切です。
命令口調で行動などを指示する行為は、高圧的で相手にストレスを与える可能性があります。命令口調で強く言っても、認知症の人の行動を思い通りには変えることは出来ません。恐怖心から余計に混乱を招く可能性もありますので、穏やかで優しい口調で話しかけるようにして下さい。
認知症の人の行動を制限することは避けて下さい。行動の制限は脳への刺激が少なくなり、認知症悪化の可能性があります。周囲でサポートしながら、今できていることは可能な限り継続することが大切です。ただし、本人・周囲の人に危険が及ぶ可能性があることは安全のために制限が必要な場合もあります。
出来るだけ介護者の都合で、急に生活環境や習慣を変えないようにして下さい。【引っ越しなどの生活環境】や【急激な生活習慣の変化】は、認知症の人が戸惑い、混乱を招く可能性があります。施設への入居などで変化が避けられない場合は、同じヘルパーに継続して来てもらうなど工夫し、人間関係を維持することが大切です。
認知症サポーターと認知症カフェ

家族など身近な人が認知症になった時に、介護者は色々な日常生活の制限や精神的ストレスを抱えてしまいます。自分自身・家族だけで対応することは、共倒れになってしまう可能性もあります。そのため、公的サービスなどを上手に利用することが大切になってきます。
現在の日本では認知症を無視することは出来ない状態です。そのため、認知症に対する正しい知識と理解を持ち、地域で認知症の人やその家族に対してできる範囲で手助けする「認知症サポーター」を全国で養成し、認知症高齢者等にやさしい地域づくりに取り組んでいます。2018年6月時点で認知症サポーターは約1022万人いると言われています。
周囲に認知症サポーターがいるのか調べて、抱えた悩みなどを相談してみるのもいいかもしれません。
認知症カフェとは法律に基づくサービスではないので、取り組みの名称や内容は様々です。一般にNPOや家族会等が地域住民の支援を得ながら、認知症高齢者やその家族が気軽に集まってお茶を飲み、おしゃべりや情報交換をする場として、民家や空き店舗などを活用している例が多いです。
認知症初期集中支援チーム
高生堂労働省が2012年9月に「認知症初期集中支援チーム」を設置することをプラン立てています。 認知症初期集中支援チームとは、【認知症の早期から家庭訪問を行い、認知症の人のアセスメントや、家族の支援などを行うチーム】です。
認知症初期集中支援チームの目的は「認知症になっても本人の意思が尊重され、出来る限り住み慣れた地域のよい環境で暮らし続けられるように、認知症の人やその家族に早期に関わることのできる早期診断・早期対応に向けた支援体制を構築すること」です。
具体的な活動内容として、「複数の専門職が家族などの訴えなどにより、認知症が疑われる人や認知症の人およびその家族を訪問し、アセスメント、家族支援などの初期支援を包括的、集中的(6ヶ月)に行い、自立生活のサポート」を行います。
認知症初期集中支援チームは、【地域包括支援センター】が中心であり、他に認知症専門診療所、病院、認知症疾患医療センター、市町村の本庁にも設置してあるため、一度調べて相談してみて下さい。
認知症・その家族に介護保険サービスの紹介
認知症の人や家族などの身近な人をサポートするサービスとして介護保険サービスがあります。ここでは、認知症の介護者などがよく利用する介護保険サービスを要約してお伝えします。
デイサービスで食事・入浴などの日常生活の支援や生活能力向上のための支援などを行います。事業者によっては自宅までまで迎えが来たり、利用出来る時間が異なります。
1週間の内、決まった曜日・時間でデイサービスで過ごすことが出来るため、介護者は自分の時間を確保したり、用事を済ませたりすることが出来ます。
食事・入浴などの日常生活の支援や生活能力向上のための支援などに加えて、医師や療法士が常駐しているため、リハビリテーションを日帰りで提供することも出来ます。
通所介護と同様に、1週間で決まった曜日・時間で過ごすことが出来ます。
利用者の自宅に訪問してリハビリテーションを行うことが出来ます。専門職である療法士が直接自宅に伺いリハビリを行うため、専門職から自宅内の環境や介護方法などのアドバイスをもらうことも出来ます。
1週間で決まった曜日・時間でサービスを利用できます。
介護老人保健施設(通称:老健)などに数日間入所して、日常生活の支援や機能訓練などを提供します。日帰りではなく、数日間過ごしてもらうため旅行や冠婚葬祭などの際に利用する方もいらっしゃいます。
参考文献
理学療法ハンドブックシリーズ8 認知症
ひと、くらし、みらいのために厚生労働省
認知症ねっと
福祉住環境コーディネーター検定試験公式テキスト1級











 T療法士のヘルスケアクリニック!!
T療法士のヘルスケアクリニック!! 


