変形性膝関節症は、膝関節の変形により【痛み】・【歩きにくくなる】など生活で困ったことが多くなる疾患です。変形性膝関節症は基本的に完全に治すことは出来ません。そのため、変形性膝関節症は予防や進行を緩やかにすることが非常に大切であり、そのためには運動が有効とされています。
理学療法士として働いていると変形性膝関節症を有している方に多く出会います。この記事では理学療法士として、変形性膝関節症に効果のある運動や生活の知識を分かりやすくお伝えします。
ぜひ、皆様の健康的な生活にお役立て下さい。
変形性膝関節症は、加齢・肥満・筋力低下などにより膝関節の軟骨がすり減る ことで関節の変形に至るものをいいます。軟骨がすり減っていき重症化されると、軟骨より深くにある軟骨下骨が露呈し、体重などの圧力が加わることで強い痛みが生じます。
変形性膝関節症の進行は非常に緩徐であり、なかなか気づきにくいものです。
変形性膝関節症の初期症状は、起床時・椅子からの立ち上がり や歩き始めに、膝の動かしにくさ や違和感・不快感・痛み 【動かしづらい感覚】・【膝のこわばり】 といった、痛みよりも「ちょっと膝が変」という程度の感覚から始まることが多いです。こういった違和感・痛みは、しばらくすると治まることが多い ため、多くの方が【ただの老化現象】【一過性の不調】 と捉えられやすく、整形外科を受診せずに放置してしまうケースも多いです。
また、階段昇降時に膝の痛み 「歩くことに問題がなくても階段で膝が痛む」 という症状で疾患に気づくこともあります。
放置して進行していくと、次第に「歩く時も膝が痛い」「立っているだけでも痛い」 と痛みの程度・感じる頻度が増えていきます。特に、重量のある荷物を持って歩行しようとするとその痛みは顕著になり、洗濯物や買い物帰りに膝の痛みが強くなることがあります。
また、膝関節が「伸びきらない・曲がりきらない」 といった関節可動範囲の制限まで生じるようになります。変形性膝関節症の痛みから膝を動かすことを避けたりすることで、膝周辺の筋肉や関節を構成する組織(靭帯など)が硬く なるため、膝が満足に動かしづらくなっていきます。
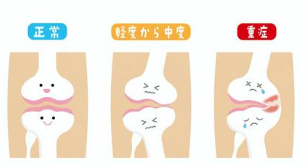
変形性膝関節症の中期以降の症状として、「膝が腫れる(水が溜まる)」という症状が現れます。変形性膝関節症は膝に炎症を引き起こし、膝関節内の液体が過剰分泌されることがあります。炎症により液体が過剰分泌されることで膝に【水が溜まる】という状況をもたらし、外見的には膝関節が腫れてきます。変形性膝関節症ではない正常な膝では、膝蓋骨(膝のお皿)の輪郭が見えますが、変形性膝関節症により水が溜まると、膝の皿を覆ってしまい見えなくなってしまうことがあります。水が溜まることで【膝が重い】と感じることもあります。また、水腫が重度であるほど膝関節の運動機能にも障害をもたらす報告があり、放置すると日常動作に支障をきたす可能性があります。治療として「穿刺(せんし)」と呼ばれる針と注射器で関節液を抜くことで一時的に症状を和らげる方法があります。ただし、原因となる膝関節の炎症を和らげるわけではないので、再発する確率は高いと言わざるを得ません。
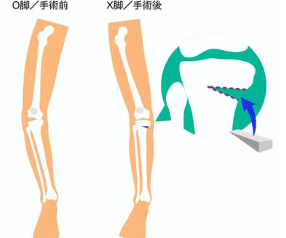
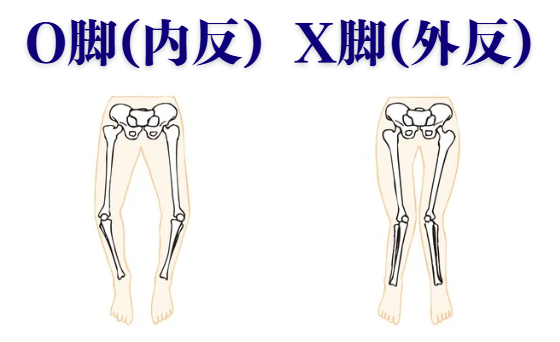
変形性膝関節症の症状が末期まで進行すると、極端なO脚やX脚になることがあります。変形性膝関節症は膝の軟骨を摩耗することで生じますが、末期では膝関節の隙間がなくなってしまい、膝関節の変形だけでなく、周囲の骨も変形してしまい、外見的に目立つほどのO脚やX脚になってしまいます。O脚は膝の内側、X脚は膝の外側の軟骨が重点的にすり減っていき、隙間はどんどん狭くなり、O脚やX脚を顕著にしてしまいます。隙間がなくなることで膝関節を曲げたり伸ばしたりすることを一層困難にしてしまい、ここまで挙げてきた様々な症状を一層増悪します。
O脚(内反変形)?X脚(外反変形)?
立った時・寝ている時に、両足を揃えてた際に膝の間に指2本分以上の隙間 が生じているものはO脚(内反変形)、くるぶしが指2本以上の隙間 が生じているものはX脚(外反変形)の可能性があると言われています。しかし、あくまでも観察上の簡易的な評価なので正確な検査にはレントゲン による判断が必要です。
加齢に伴い、膝の関節軟骨の水分量が減少していくことで弾力性を失い、関節軟骨がすり減ることで変形性膝関節症の原因となります。
肥満のように体重が重いと膝関節の負担が大きくなります。出来るだけ体重は軽い方が膝関節の負担は減りますが、筋肉量が著しく減少していると関節の負担が増えますので、脂肪を燃焼する運動が必要になります。
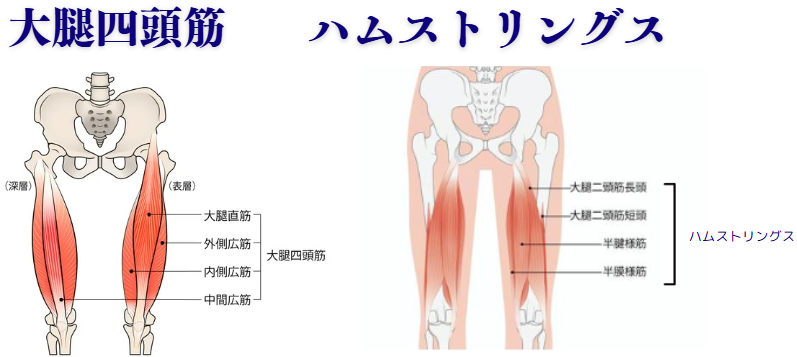
太もも周辺の筋肉、特に大腿四頭筋(太もも前側の筋肉) ・ハムストリングス(太もも後ろ側の筋肉) の筋力低下
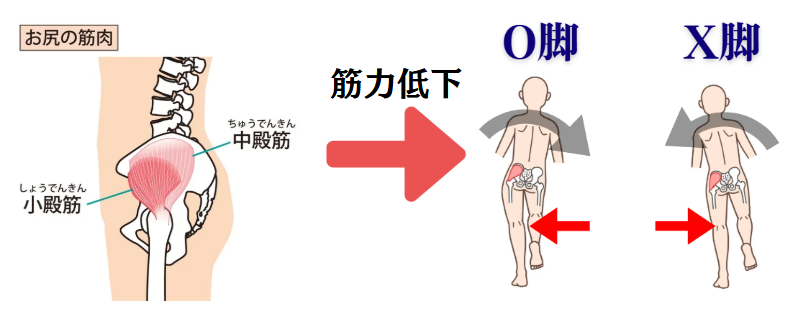
また、大殿筋・中殿筋・小殿筋 といったお尻(骨盤の外側) にある筋力低下が生じると歩く時などに上半身が左右に傾きます。例えば、左足で身体を支えている時に上半身が右側に傾くと、左膝にO脚になる物理的ストレスがかかります。変形性膝関節症の原因としてお尻の筋力低下も挙げられるので、鍛えることが推奨されています。
現在の変形性膝関節症(膝OA)治療法には,変形性膝関節症そのものを改善させる治療や進行を遅延させる保存的治療法は存在せず、医療機関を受診する患者様には基本的に痛みなどの日常生活を阻害する機能障害を寛解
最初に自覚する症状として歩行を主とした膝の痛み であり、時には夜間就寝時に痛み を感じることもあります。現存する変形性膝関節症に対して推奨される治療法は,この膝の痛みを中心とした症状の改善が目的です。
変形性膝関節症において、治療の原則は保存療法 です。患者様が治療について医師任せにするのではなく,自らも変形性膝関節症について理解し、自ら向き合っていく姿勢
しかし、病態の主体が半月板損傷などによる物理的に本人ではどうしようもない疼痛や関節の可動範囲制限などにおいて、運動や生活の工夫・薬物療法などの保存療法では十分な改善が期待できないと考えられる場合は,早期に関節鏡視下手術などを行うべきであるとされています。
歩行時の膝の痛みは、歩行という行為そのものを控える には十分な理由となってしまいます。歩行などの運動制限は膝関節を中心に全身の運動低下を招く結果になってしまいます。運動機能低下は、身体を使うということでしかその機能を回復させることができない という特徴があります。
手術のみではすぐに運動機能を改善させることは出来ませんが、変形性膝関節症に対する外科的治療法(手術)について、極めて高い術後の効果が得られています。膝の違和感・痛みを加齢のせいにするなどで医療機関を受診しないでいたことで、初めて医療機関を受診した段階で変形性膝関節症がある程度進んでいる方も少なくありません。ある程度進行が進んでいる場合は、運動機能の改善のために外科的治療を行った後にリハビリを行うことが適した治療である方もいらっしゃいます。
変形性膝関節症に対して医療従事者などの専門家による教育と生活指導を行うことで、短期的(数週間~1年)に鎮痛効果や日常生活の改善効果
足の筋トレ や自転車エルゴメーター・ウォーキングなどの有酸素運動 は鎮痛効果 身体機能向上 日常生活の改善 膝痛改善 に効果的な運動頻度と期間を調べた研究では,週3回 8~11週 12~15週
体重減少単体では鎮痛・身体機能・生活機能改善に明確な効果は出なかったと報告されています。しかし、治療方針に運動のみと運動+体重減少を比べると、運動のみよりも体重減少の治療を加えると鎮痛効果・身体機能改善・日常生活の改善により効果があったとされています。
そのため、運動に加えて食事の見直しなどで体重減少を図るとよりより効果が期待できるということです。
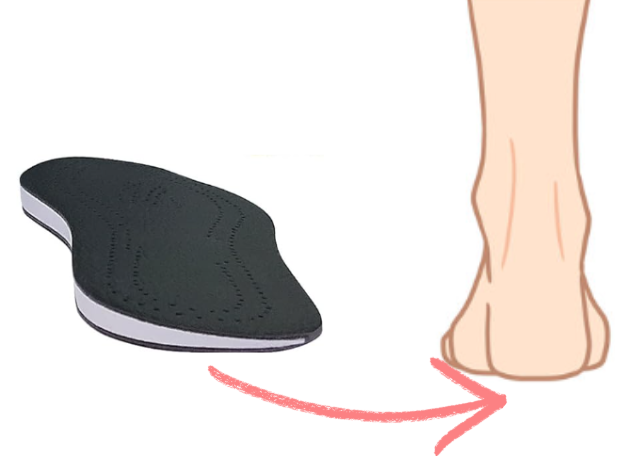
鎮痛・身体機能改善には膝装具と外側楔型足底板(内反型変形性膝関節症:O型)は大きな効果を認め、靴と一本杖は十分な効果は出なかったとされています。
そのため、整形外科などの医療機関を受診し、専門的な機関で膝装具や外側楔型足底板を診てもらうことはお勧め出来ます。しかし、膝装具は皮膚の刺激感や不快感などの副作用も考慮する必要があります。
外側楔型足底板(足の外側を高くする)
【ヒアルロン酸注射】
整形外科を受診した際に、よくある変形性膝関節症の治療として関節内注射があります。ヒアルロン酸注射 鎮痛 と機能改善の効果 があると言われていますが、注射をすることよる穿刺部の痛み・出血・こわばり
【ステロイド注射】
変形性膝関節症は、軟骨損傷の進行に伴って関節内の炎症 が発生します。ステロイドは炎症を抑える効果があります。しかし、ステロイド注射は短期的な鎮痛効果 長期的には効果が低い
ステロイド関節内注射は炎症の鎮静化や短期の鎮痛などに限定され、合併症リスクはプラセボと比較して高くはありませんが、関節内注射による軟骨損傷・変形性膝関節症進行の危険性があるとされています。
以上から日常診療においてステロイド関節内注射を頻回に行う・間隔を空けずに使用する・長期に行うことは推奨されておらず、炎症の鎮静化や短期の鎮痛に限った使用にすべきであるとされています。
変形性膝関節症が進行していくと保存療法による症状改善が難しくなっていきます。そのため次の治療方針として手術療法が選択肢として入ってきます。
鏡視下(最小限の切開)半月板切除や鏡視下デブリドマン(壊死した部分を切除)
変形性膝関節症が進行し中期の段階による治療として最小限の切開による半月板や壊死した部分の切除する手術があります(鏡視下半月板切除や鏡視下デブリドマン)。
変形性膝関節症に対する鏡視下手術は短期~中期にかけては良好な効果があると報告もありますが、治療効果が少なく推奨しない報告もあったりと効果は限定的 であり一定の見解が得られていません 。
鏡視下手術に関連する合併症として死亡,肺血栓塞栓症,下肢深部静脈血栓症,感染,半月板追加切除,関節腫脹,膝痛,皮神経障害,皮膚障害などが報告されています。分析の結果から重篤な合併症の発生率は3.9%と軽微な合併症の発生率8.3%と算出され,運動を中心とした保存治療との差は認めなかったとされています。.
結論として、中高齢者への鏡視下手術はあまり推奨されていません 。
膝周囲骨切り術には複数の術式がありますが、最も一般的な高位脛骨骨切り術(hightibial osteotomy:HTO)は術後の痛み・関節可動範囲などが改善 する効果が期待出来ます。HTOは活動性が高く比較的若い年齢の患者に有用 であると言われており、手術を受けた85.5%の患者がもとのスポーツに復帰でき,79.5%が手術前と同じレベルの活動性が得られたと報告されています。しかし、手術の方法によっては十分な効果を検証しきれていないものもあるため注意が必要です。
変形性膝関節症は加齢とともに進行するため手術により膝の変形が改善されても将来的に痛みが再発して人工膝関節の出を余儀なくされることもあります。
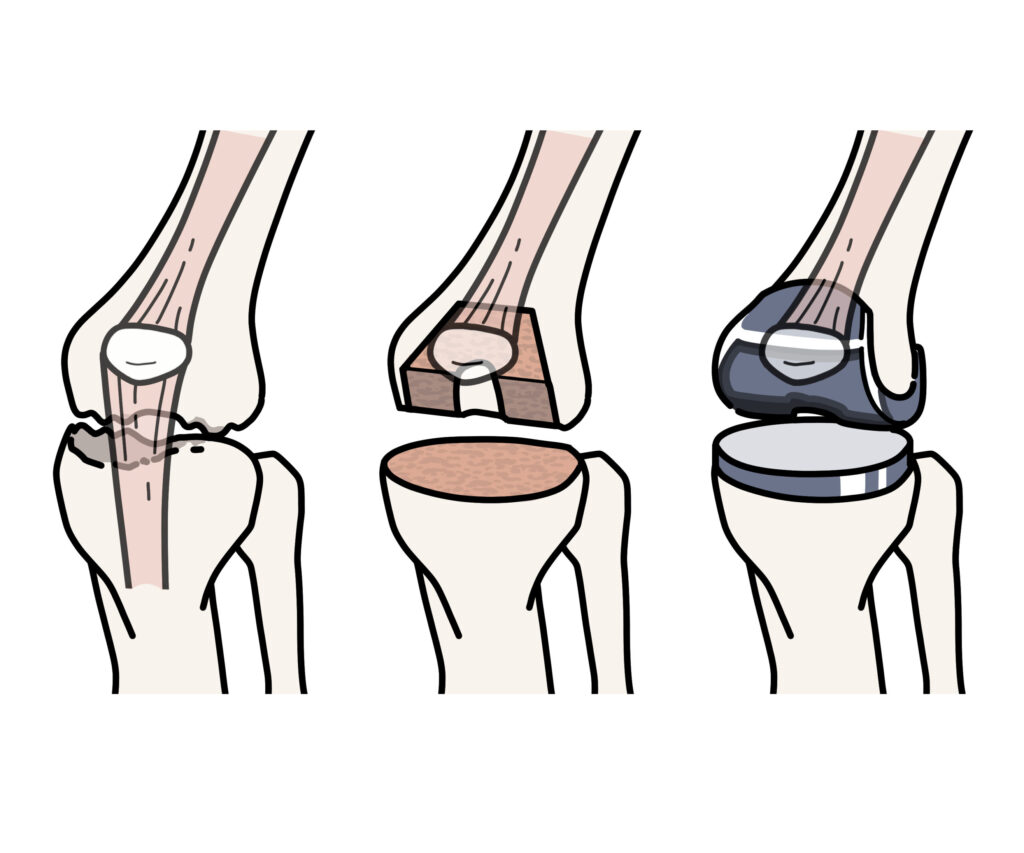
全人工膝関節置換術(TKA) 人工膝関節には【関節の軟骨がすり減った側だけを人工関節にする単顆置換術】と【関節の全てを人工関節にする人工膝関節全置換術】に分けられます。
【人工膝関節単顆置換術】
人工膝関節単顆置換術(UKA)は、関節の変形が内側または外側に限定し、前十字靱帯に問題がない場合に患者において選択されます。手術による効果として良好な成績 が示されており、痛みの軽減 日常生活の改善
【人工膝関節全置換術】
人工膝関節全置換術( TKA)は数多く良好な成績が示されており、高齢者の進行した変形性膝関節症症例に人工膝関節全置換術を施行することで痛みの軽減 日常生活の改善
しかし、手術後の痛みは強いですが、経過に伴い人工膝関節全置換術による痛みの改善は大きく、膝関節の機能改善に有効であるとされています。多くの場合、手術後に筋トレやストレッチ、体重をかける練習、歩く練習などのリハビリを行い機能回復を図っていきます。
変形性膝関節症を予防・進行を遅らせるためにはお尻と太もも周辺の筋肉を鍛えることが推奨されています。また、関節の痛みにより関節を動かさない期間が続くと膝を中心とした関節の可動範囲の制限が生じるため、必要に応じてストレッチも行う必要があります。
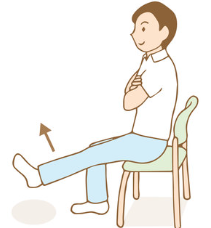
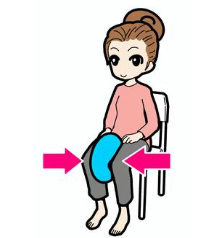
座った状態で膝を伸ばす運動は太もも前にある大腿四頭筋を鍛えることが出来ます。多くの研究で大腿四頭筋を鍛えることを推奨しています。座った状態で膝を伸ばすことで、体重をかけることなく大腿四頭筋を鍛えることが出来ますので、変形性膝関節症がある程度進行している方でも痛みの無い範囲で行うことを推奨します。
膝を伸ばす際に膝が上下しない ように気を付けて、膝の位置 は固定したまま膝の曲げ伸ばしを行うようにして下さい。
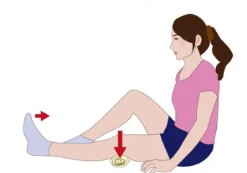
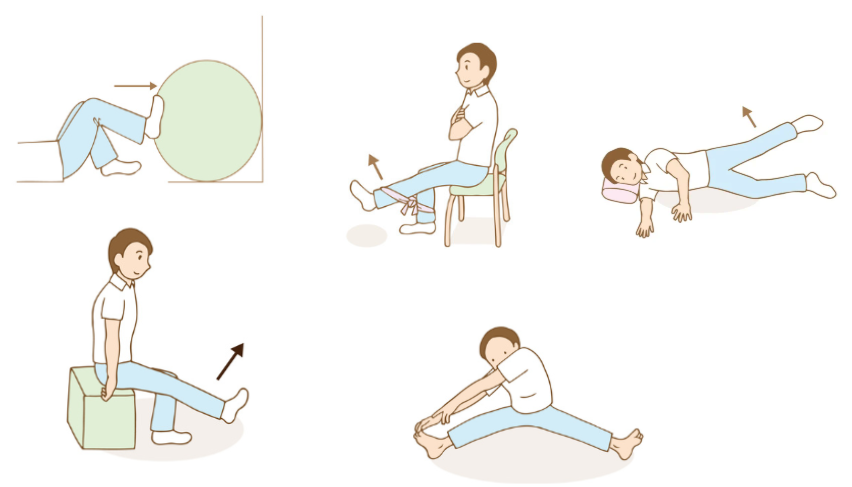
膝下に折りたたんだタオルを敷いて、タオルを押しつぶすように太ももに力を入れます。これは、変形性膝関節症の予防・進行を遅らせる大腿四頭筋の中でも、特に重要な内側広筋・外側広筋という筋肉を鍛えることが可能であり、負担も少ないので多くの方に行って欲しい筋トレです。
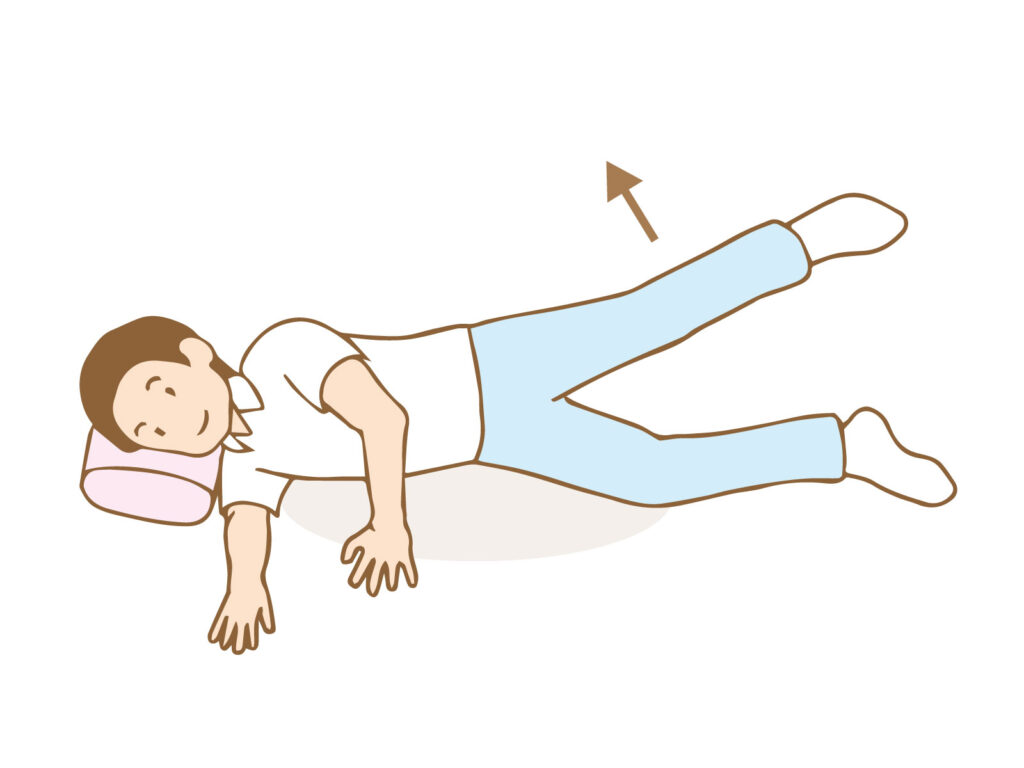
うつ伏せに寝た状態で片方の膝を曲げます。このままでは筋肉の負荷が足りないので、セラバンドを両足に巻いて行うなどの工夫をすることが望ましいです。
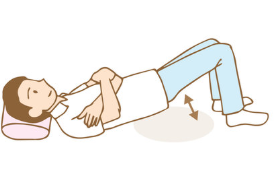
仰向けに寝た状態でお尻を上げます。足の接地位置を遠くにすることでお尻を上げた際に、ハムストリングス(太もも裏の筋肉)によく効くようになります。手は胸の前で組むことでより足に効くようになりますが、難しい場合は両手は身体の横に沿うようにおくことで簡単になります。
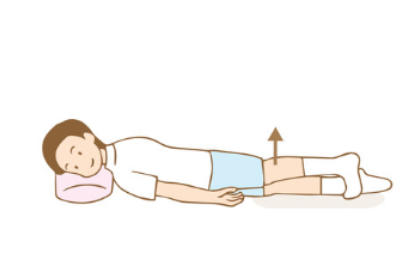
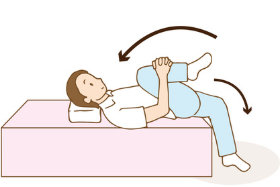
横向きに寝た状態で上にある足を上げます。足を上げる方向がやや前側にいきやすいので、真横から少し後ろ側の範囲で上げるように意識するとお尻の筋肉に効きやすくなります。身体がぶれやすい人は、上図のように手を前においてバランスをとるようにすると筋トレが行いやすくなります。
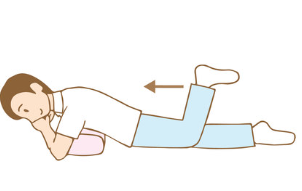
うつ伏せに寝た状態で足を上に上げます。元々人の足を後ろに上げる可動範囲は狭いため、少ししか上がらないと思いますが問題ありません。上げる足の膝を90度曲げた状態で、足を上げるとよりお尻に効くようになります。
太もも内側に挟んだタオルやクッションを強く挟み込んだ状態を維持します。1セットで最低でも10秒以上挟みこむようにすることで筋トレの効果が期待出来ます。
ウォーキングを週3回1時間行うことで、変形性膝関節症による膝の痛みが軽減することが期待出来ることが報告されています。最初からいきなり1時間歩くことがしんどい場合は、最初は短い時間から始めてみて下さい。
膝の痛みでウォーキングがしんどい場合は、ノルディック杖を使用するなど工夫することが望ましいです。
水中運動は浮力により関節の負担を減らしつつ、水の抵抗で筋肉に負担をかけることが出来ますので推奨されています。
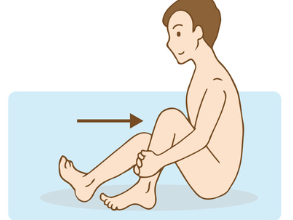
膝を曲げることで太もも前にある大腿四頭筋のストレッチになります。また、お風呂に入りながら行うと血行が促進されている状態で筋肉を伸ばすことが出来ますので、より効率よく筋肉を伸ばすことが出来ます。
ベッドなどに横になり、筋肉を伸ばしたい方の足を下ろして片方の足を抱え込んで膝を胸に近付けます。上図だと左側の太もも前側の筋肉を伸ばす方法です。
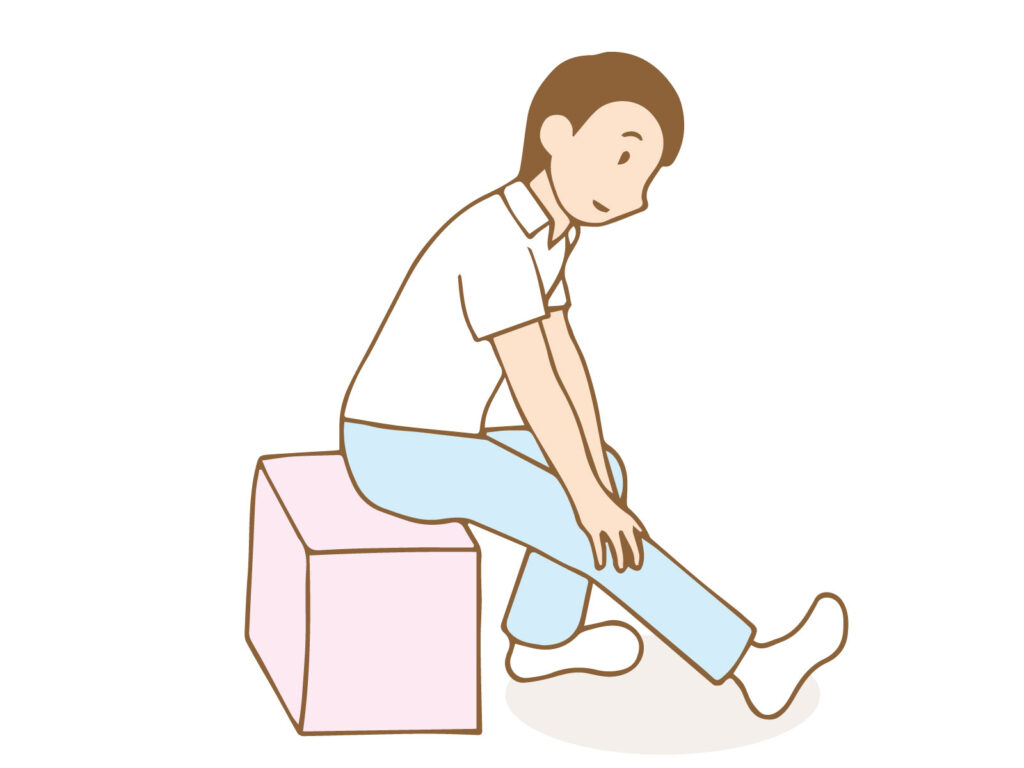
座った状態で筋肉を伸ばしたい方の膝を伸ばし、足首に向かって手を伸ばします。
壁や椅子などに手をつき、伸ばしたい方の足を後ろに置きます。踵が浮かないように気を付けながら前側に体重をかけます。
ストレッチを効果的に行う方法を解説!!
痛い方の膝と反対側 の手で杖を使用することで膝の負担を減らすことが出来ます。膝の痛みで歩くのがしんどい場合は杖を使用することを検討してみて下さい。
階段は痛くない方の足から昇り 痛い方の足から降りる
床に座る生活では、立ち座りの際に膝に負担がかかってしまいます。そのため、床に座るのではなく椅子に座る生活を中心にすることで膝の負担を減らすことが出来ます。
床に落ちたものを拾うなどしゃがみ込む際に、痛くない方の足で片膝立ちになるようにすることで膝の負担を減らすことが出来ます。上図だと、左膝が痛い場合のしゃがみ込み方です。
1.日本整形外科学会 監修:変形性膝関節症診療ガイドライン2023策定組織
2 .公益社団法人 日本理学療法士協会:理学療法ハンドブックシリーズ⑦ 変形性膝関節症
3 .木藤 信宏.変形性膝関節症 理学療法ガイドライン エビデンスに基づく理学療法 ー理学療法診療ガイドラインを読み解くー 2016 年 43 巻 2 号 p. 204-209
4.K.L.Bennel,M.A.Hunt,et al; Hip Strengthening reduces symptoms but not knee load in people with medial knee osteoarthritis and varus malalignment : a randomised controlled trial
5.Walter H, Eaninger et al;A Randomized Trial Comparing Aerobic Exercise and Resistans Exercise With a Health Education Program in Older Adults With Knee osteoarthritis
6.Elaine M Hary, et al;Effectiveness of community physiotherapy and enhanced pharmacy review for knee pain in people aged over 55 presenting to primary care:pragmatic randomised trial

 T療法士のヘルスケアクリニック!!
T療法士のヘルスケアクリニック!!